Fator Masculino De Infertilidade Conjugal


Mesmo com o avanço dos métodos diagnósticos, hoje em dia apenas 40% das causas de infertilidade podem ser reconhecidas, mas os avanços no diagnóstico genético como a pesquisa de microdeleções (falta de pequenas porções nos cromossomos) parecem apontar para uma diminuição no número de pacientes com diagnóstico etiológico indefinido.
O fator masculino na infertilidade conjugal é expressivo (existem trabalhos que estimam em até 50% das causas de infertilidade) e, consequentemente, deve ser examinado com muita atenção por parte de todos os profissionais que desenvolvem suas atividades no campo da Reprodução Humana. Mas, não foi sempre assim.
O sucesso da injeção intracitoplasmática de espermatozoides (ICSI) - Um único esperma é injetado com uma micropipeta no interior do óvulo tem transformado a vida de pacientes com fator masculino severo. O otimismo gerado com este tratamento tem contrastado com a preocupação das possíveis implicações genéticas decorrentes da manipulação de gametas de pacientes com contagens espermáticas muito baixas ou anormais. Geralmente, a infertilidade masculina é descoberta após uma análise do esperma (cerca de 70% das vezes). A avaliação da história e do exame físico auxiliarão no diagnóstico. Na investigação do homem infértil, a história clínica bem obtida e o exame físico minucioso, especialmente na área genital, são recursos valiosos do processo investigativo.
Uma história detalhada pode revelar alguma etiologia; no entanto, o mais comum é a história ser negativa. Cabe ao clínico avaliar: duração da infertilidade, a paternidade pregressa (filhos prévios desta ou de outras relações) anomalias congênitas, exposição a fatores de risco, traumas e doenças na infância, antecedência de doença febril prolongada, inicio e normalidade da puberdade, hábitos do paciente, cirurgias pregressas, história sexual, antecedentes infecciosos e doenças sistêmicas, a freqüência de relações do casal, a exposição a fatores ambientais, etc. Deve-se fazer, portanto, um inventário de toda a história geniturinária.
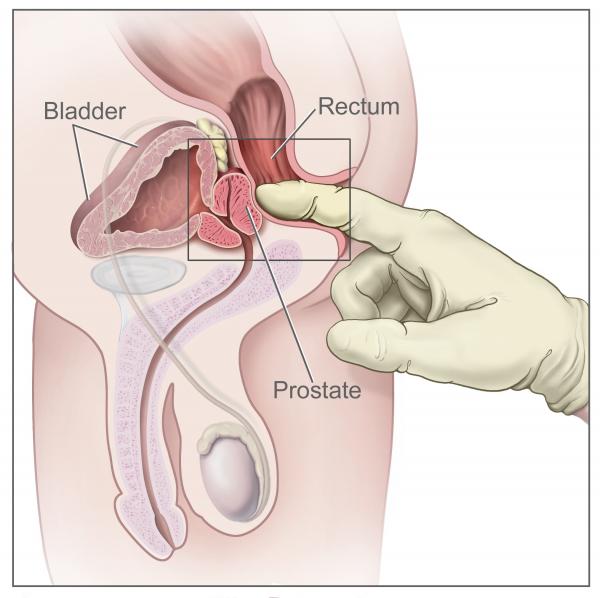
É importante ter atenção para os problemas de sexualidade que podem interferir de maneira definitiva no processo de fertilidade. A disfunção sexual e a impotência são situações que podem vir mascaradas em uma consulta de infertilidade. Portanto é importante o médico ter a sensibilidade de não expor, ao coletar a história, um contra o outro, uma vez que existem pontos na vida do indivíduo que, por um motivo ou outro, não é de conhecimento do parceiro. O exame físico pode, eventualmente, ser indicativo de alguma anormalidade do homem. Devem ser examinados o testículo, a próstata, o pênis, além dos caracteres gerais.
A avaliação diagnóstica está concentrada no espermograma, embora a análise de apenas uma amostra de espermograma não seja aconselhável, devido à grande variabilidade, tanto na avaliação quanto na produção espermática presente normalmente. Sendo assim, em espermogramas muito alterados, é aconselhável que um mínimo de dois sejam realizados para uma correta análise.
A emissão de espermatozoides é extremamente variável ao longo do tempo. Por isso, muitas vezes, para uma adequada avaliação da espermatogênese (formação dos espermatozoides) é necessária a análise de mais de uma amostra, coletadas com intervalo de, aproximadamente, 90 dias. Para a coleta do sêmen, a melhor opção é a masturbação, e coleta em frasco estéril, fabricado com material não-tóxico aos espermatozoides, ou em frasco de vidro esterilizado. O período de abstinência sexual recomendado é de 48 a 72 horas, ou de acordo com o ritmo sexual do casal, no caso de suspeita de alterações decorrentes de intervalos muito curtos ou longos entre as relações.
É importante que o local de coleta seja silencioso, limpo, com toalhas descartáveis, dotado de banheiro e de pia anexos. A primeira parte do ejaculado contem 85% dos espermatozoides ejaculados. Deve-se, portanto, tomar cuidado se houve perda da porção inicial. Em casos especiais, quando o paciente apresentar dificuldades de coleta no laboratório, pode-se autorizar a coleta a domicílio, desde que o material seja encaminhado ao laboratório em seguida após a ejaculação. O frasco deverá ser bem vedado, e mantido à temperatura ambiente, se possível junto ao corpo. Nos indivíduos com dificuldades ou impedimento da prática da masturbação, a coleta poderá ser feita através de relação sexual, usando-se preservativo especial de látex não- tóxico, devidamente fabricado para esse fim. O preservativo comum pode ser lesivo ao espermatozoide e alterar a análise qualitativa.
Fatores que alteram a fertilidade masculina
A questão da gonado toxidade (toxicidade às gônadas: testículos e ovários) é um ponto de preocupação para todos aqueles que trabalham com infertilidade. Esta toxidade é determinada por qualquer agente químico, físico ou biológico que possa alterar o sistema endócrino ou a espermatogênese, causando modificações na fisiologia da reprodução. A interrupção do processo biológico normal pode ocorrer por ação direta do agente, ou forma indireta, por meio de seus metabólitos. Além desses, fatores como stress, idade e peso devem ser levados em conta:
Trauma Testicular
Os pacientes que não tiveram descida de um ou dois testículos até a bolsa escrotal antes do nascimento geralmente apresentam menor qualidade espermática, independente da realização cirúrgica precoce da correção. Outros fatores testiculares que podem determinar uma menor qualidade do ejaculado seriam dores testiculares fortes na infância relacionadas a episódios de torções testiculares, infecções, doenças venéreas ou uso de medicações. Situações que provocam febre, como infecções sistêmicas, podem alterar a espermatogênese temporariamente.
Patologias Sistêmicas
Várias são as causas de patologias sistêmicas que podem levar a uma alteração na qualidade espermática. Doenças infecciosas (caxumba, tuberculose, lepra e doenças sexualmente transmissíveis), doenças crônicas (diabete mélito, arteriosclerose, insuficiência renal, lupus eritematoso sistêmico, hipertensão arterial sistêmica etc.), tumores como adenoma de hipófise, craniofaringiomas e outros. Pacientes com talassemia maior desenvolvem infertilidade pela deposição de ferro na hipófise e testículos. O diabete melito pode determinar lesões neuropáticas, conduzindo à ejaculação retrógrada (em direção a bexiga ao invés da uretra).
Substâncias Tóxicas
Há um grande número de substâncias que são tóxicas à produção e função espermáticas. Vários tipos de medicamentos (alguns antibióticos, quimioterápicos, hormônios e esteróides anabolizantes), drogas (maconha, cocaína, álcool, cigarro, heroína, crack e etc.) Fatores ocupacionais e ambientais (calor, luz, radiação eletromagnéticas, etc.), agentes poluentes, industriais e do meio ambiente têm sido relacionados com alterações da fertilidade, assim como o stress. Com relação aos medicamentos e drogas ilícitas, deve-se estar atento para a identificação daqueles que, sabidamente, possuem efeito negativo sobre a espermatogênese.
As doenças infecciosas causam obstruções parciais ou totais da via seminal e/ou alterações histológicas gonadais. Os estrógenos do meio ambiente (pesticidas e herbicidas) e da dieta (plantas, cereais, frutas, verduras, legumes e sementes oleaginosas) têm sido muito estudados, principalmente devido à maior incidência de malformações do trato genital nos últimos 50 anos e suspeitas da diminuição da contagem de espermatozoides.
O aumento da temperatura testicular produz diminuição na qualidade e quantidade de espermatozoides e também disfunção do epidídimo, como se observa em exposição ocupacional ao calor (padeiros, confeiteiros, bombeiros, soldadores, etc.). O efeito da exposição prolongada a metais pesados (cádmio, mercúrio, boro) pode igualmente determinar alterações na espermatogênese, fibrose testicular e alterações hormonais.
O tabagismo pode levar à diminuição da produção de espermatozoides e à piora da sua morfologia e motilidade. Vários pesticidas têm efeitos tóxicos sobre os testículos alterando a fertilidade e a função sexual. Gases anestésicos, como o óxido nitroso e o halotano, promovem diminuição da produção dos espermatozoides, bem como aberrações cromossômicas.
Varicocele
A varicocele (varizes nos testículos) é a condição clínica mais comumente encontrada, sendo responsável por 18% dos casos; no entanto, somente é considerada como causa de infertilidade quando associada a padrões espermáticos anormais, o que ocorre em cerca de 10% das vezes. São várias as teorias que tentam explicar as alterações testiculares e seminais decorrentes destas varizes, porem não está claro por que alguns indivíduos com varicocele são absolutamente férteis, nem porque 20 a 30% dos pacientes submetidos ao tratamento não apresentam qualquer melhora dos parâmetros seminais.
Alterações Genéticas
Em grande número de casos, a causa da infertilidade não é definida. Estudos têm demonstrado uma alta incidência de alterações estruturais e numéricas de cromossomos em homens inférteis em relação a homens férteis. A maior parte das alterações em cromossomos sexuais encontra-se em pacientes azoospérmicos (ausência de espermatozoides no ejaculado). Dez a 15% dos pacientes com azoospermia não-obstrutiva apresentam deleções em seu cromossomo Y (ausência de fragmentos no cromossomo Y).
A ausência congênita de vasos deferentes (canais que comunicam o testículo com a uretra) e a fibrose cística são outras causas genéticas que interrompem o transporte dos espermatozoides até a uretra, sem interferir com a sua produção. Estes pacientes produzem espermatozoides, mas eles não são ejaculados.
Outros Fatores
Situações que impediriam a função dos espermatozoides, como os anticorpos, são encontradas em cerca de 5% dos homens; no entanto, o papel dos anticorpos anti- espermatozoides permanece muito controverso. O stress provavelmente diminui a fertilidade, mas torna-se difícil saber como mensurar e definir seu grau de participação.
Não está comprovado que a idade do homem, por si só, o predisponha a infertilidade (ao contrário da mulher), embora outras doenças que acompanham o envelhecimento possam predispô-lo à infertilidade, assim como parece haver uma diminuição no volume seminal e na concentração espermática ao longo dos anos. A desnutrição crônica provoca alterações hormonais e, juntamente com a deficiência proteica, interfere na fertilidade.
O peso corporal em excesso e a distribuição de gordura parecem apresentar menores efeitos sobre o homem do que sobre a fertilidade feminina.
Veja na Rua Direita


















 Ajude-nos a manter o site actualizado
Ajude-nos a manter o site actualizado